چگونه IVF یا لقاح مصنوعی موفقی داشته باشیم
ای وی اف چیست؟
ای وی اف یا لقاح مصنوعی فرایند پیچیده ای است که در درمان ناباروری مورد توجه قرار دارد. در طول انجام ای وی اف تخمک های بالغ از تخمدان ها بازیابی شده و در شرایط آزمایشگاهی با اسپرم ترکیب می شوند. سپس رویان های ایجاد شده در رحم قرار داده می شوند. یک چرخه ای وی اف حدود دو هفته زمان خواهد برد.
ای وی اف موثرترین فرم تکنولوژی های کمک باروری می باشد. ای وی اف می تواند با استفاده از تخمک های خود فرد یا با استفاده از تخمک و اسپرم اهدایی انجام شود. در برخی موارد ای وی اف، ممکن است از رحم اجاره ای نیز استفاده شود. شانس ای وی اف موفق و تولد فرزندانی سالم بستگی به فاکتورهای متعددی مانند سن و علت ناباروری دارد. علاوه بر این ای وی اف فرایندی زمان بر، پر هزینه و تهاجمی خواهد بود. اگر در طول فرایند ای وی اف بیش از یک رویان در رحم قرار داده شود احتمال داشتن چند جنین و بارداری دو قلو افزایش می یابد. متخصص نازایی شما را در درک چگونگی انجام ای وی اف و خطرات ای وی اف یاری خواهد داد. در مقاله پیش رو توضیحات کامل در مورد چگونگی IVF داده میشود.
در IVF می توان از موارد زیر استفاده کرد:
- تخمک شما و اسپرم همسر شما
- تخمک شما و اسپرم اهدا شده
- تخمک های اهدا شده و اسپرم همسر شما
- تخمک های اهدا شده و اسپرم اهدا شده
- نطفه های اهدا شده
پزشک همچنین می تواند نطفه را داخل یک حامل جایگزین یا حامل حاملگی بارور کند. به عنوان مثال خانمی دیگر که فرزند شما را حمل می کند .
چرا آی وی اف انجام می شود؟
IVF به افرادی که دارای ناباروری هستند و می خواهند نوزاد داشته باشند کمک می کند. IVF گران و تهاجمی است، بنابراین زوج ها اغلب دیگر روش های باروری را امتحان می کنند. روش های دیگر شامل مصرف داروهای باروری یا تلقیح داخل رحمی می باشد. در طی این مراحل، پزشک اسپرم را مستقیما به رحم زن انتقال می دهد. مشکلات نازایی که منجر به استفاده از آی وی اف می شود عبارتند از:
- کاهش باروری در زنان بالای 40 سال
- لوله های فالوپی مسدود یا آسیب دیده
- کاهش عملکرد تخمدان
- آندرومتریوز
- فیبروئید رحم
- ناباروری مردان
- ناباروی بدون دلیل
- افراد مبتلا به اختلال ژنتیکی
چگونه می توانم برای آی وی اف آماده شوم؟
قبل از شروع آی وی اف، خانم ها برای اولین بار آزمایش تخمدان را انجام می دهند. این آزمایش شامل گرفتن نمونه خون و آزمایش آن برای سطح هورمون تحریک کننده فولیکول است. نتایج این آزمایش اطلاعات مربوط به اندازه و کیفیت تخمک شما را به پزشک می دهد.
دکتر همچنین رحم شما را بررسی خواهد کرد. این بررسی شامل انجام سونوگرافی می باشد، که از امواج صوتی با فرکانس بالا برای ایجاد تصویر رحم استفاده می کند. پزشک همچنین می تواند از طریق مهبل و رحم یک نشانگر را وارد کند. این آزمایش ها می تواند سلامت رحم شما را نشان دهد و به پزشک کمک کند که بهترین راه برای لقاح انتخاب کند.
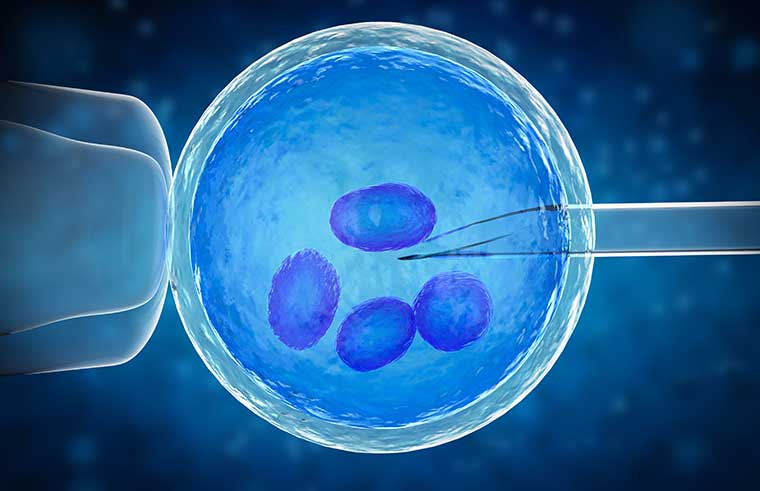
مردان نیاز به آزمایش اسپرم دارند. این آزمایش شامل استفاده از نمونه منی است که آزمایشگاه برای تعداد، اندازه و شکل اسپرم تجزیه و تحلیل خواهد کرد. اگر اسپرم ضعیف یا آسیب دیده باشد، یک عملیات به نام Intracytoplasmic sperm injection )ICSI) ممکن است ضروری باشد. در ICSI، تکنسین اسپرم را به طور مستقیم به تخمک تزریق می کند. ICSI ( بارداری با روش میکرواینجکشن (ICSI)) می تواند بخشی از روند IVF باشد.
انتخاب IVF یک تصمیم شخصی است. اما باید به عوامل مختلف توجه داشت.
ویدئو انجام IVF
مراحل انجام IVF
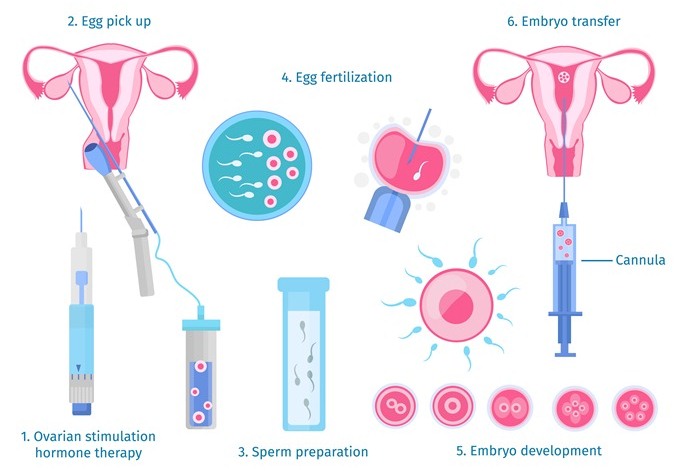
مرحله اول: تحریک تخمک گذاری
یک زن به طور معمول در طی هر دوره قاعدگی یک تخمک تولید می کند. با این حال، IVF نیاز به چند تخمک دارد. استفاده از تخمک های متعدد، شانس لقاح را افزایش می دهد. داروهای باروری برای افزایش تولید تخمک ها استفاده می شود (کلومیفن : داروی رایج داروی تحریک کننده تخمک گذاری). در طی این مدت، پزشک آزمایش خون و سونوگرافی را به طور منظم برای نظارت بر تولید تخمک انجام می دهد.
در طی این مرحله، خانم سونوگرافی واژینال انجام می دهد تا تخمدان ها و آزمایش خون برای بررسی سطح هورمون استفاده شود .
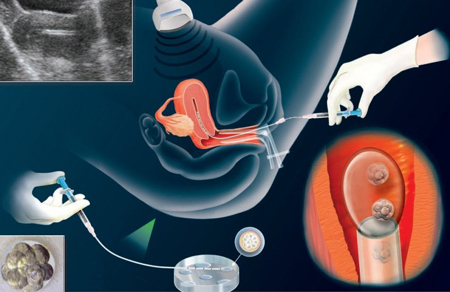
مرحله دوم: بازیابی تخمک
جراحی کوچک، به نام آسپیراسیون فولیکول، برای برداشتن تخمک از بدن زن انجام می شود.
جراحی اغلب به عنوان یک روش سرپایی در مطب دکتر انجام می شود. به مادر دارو داده می شود تا در طول درمان احساس درد نکند. با استفاده از تصاویر سونوگرافی به عنوان راهنما، پزشک یک سوزن نازک را از طریق مهبل و داخل تخمدان و کیسه های (فولیکول ها) حاوی تخمک قرار می دهد. سوزن به یک دستگاه مکش متصل شده است، که تخمک و مایع هر فولیکول را بیرون می کشد.
این روش برای تخمدان دیگر نیز تکرار می شود. ممکن است بعضی از این کار گرفتگی هایی وجود داشته باشد، اما در عرض یک روز از بین می رود.
در موارد نادر، ممکن است لازم باشد که لاپاروسکوپی لگن برای برداشتن تخمک مورد نیاز باشد. اگر یک زن نتواند تخمک تولید کند، ممکن است تخمک اهدایی استفاده شود.
مرحله سوم: تلقیح و بارور شدن
مرد نیز باید یک نمونه اسپرم به پزشک بدهد. تکنسین اسپرم را با تخمک در ظرف مخلوط می کند. اگر نطفه تولید نشود، ممکن است پزشک از ICSI استفاده کند.
- اسپرم مرد در کنار با کیفیت ترین تخمک ها قرار می گیرد. مخلوط کردن اسپرم و تخمک تلقیح نامیده می شود.
- سپس تخمک و اسپرم در محفظه با محیط کنترل شده ذخیره می شود. اسپرم اغلب چند ساعت پس از تلقیح وارد تخمک می شود.
- اگر پزشک فکر کند احتمال لقاح پایین است، اسپرم ممکن است به طور مستقیم به داخل تخمک تزریق شود. این تزریق اسپرم درون سیتوپلاسمیک (ICSI) نامیده می شود.
بسیاری از برنامه های باروری به طور معمول بر روی برخی از تخمک ها ICSI را انجام می دهند، حتی اگر موارد ظاهری طبیعی باشند.
مرحله چهارم: کشت نطفه یا جنین
پزشک تخمک های بارور را کنترل می کند تا اطمینان حاصل شود که آنها تقسیم و توسعه می یابند. نطفه ها در این زمان ممکن است برای شرایط ژنتیکی آزمایش شوند.
هنگامی که تخمک تخمگذاری شده تقسیم می شود، نطفه تشکیل می شود. کارکنان آزمایشگاه به طور مرتب جنین را بررسی می کنند تا مطمئن شود که در حال رشد است. در حدود 5 روز، یک نطفه طبیعی دارای چندین سلول است که به طور فعال تقسیم می شوند.
زوجهایی که خطر ابتلا به اختلال ژنتیکی (ارثی) انتقالی به جنین دارند ممکن است تشخیص ژنتیکی قبل از لقاح را انجام دهند. این عمل حدود 3 تا 4 روز پس از لقاح انجام می شود. دانشمندان آزمایشگاه یک سلول تک سلولی را از هر جنین برداشته و مواد را برای اختلالات ژنتیکی خاص بررسی میکنند.
طبق گزارش انجمن آمریکایی پزشکی باروری، PGD (روش PGD چیست + چگونگی انجام) می تواند به والدین کمک کند تا تصمیم بگیرند که کدام جنین برای ایمپلنت استفاده شود. این کار احتمال انتقال اختلال به کودک را کاهش می دهد. این تکنیک بحث برانگیز است و در همه مراکز ارائه نمی شود.
مرحله پنجم: انتقال جنین
- نطفه ها 3 تا 5 روز پس از بازیابی و باروری تخمک به بدن مادر منتقل می شوند.
- این کار در مطب دکتر انجام می شود و مادر کاملا هوشیار است. دکتر یک لوله نازک (کاتتر) حاوی نطفه را به واژن زن، از طریق دهانه رحم و رحم وارد می کند. اگر نطفه در پوشش رحم قرار گیرد(رشد می کند) و رشد کند، حاملگی اتفاق می افتد.
- ممکن است بیش از یک نطفه به صورت همان زمان وارد رحم شود، که می تواند به دوقلو، سه قلو یا بیشتر منجر شود. تعداد دقیق انتقال جنین یک مسئله پیچیده است که به عوامل بسیاری، به ویژه سن زن بستگی دارد.
- جنین های غیر استفاده شده ممكن است یخ زده و بعدا اهدا شوند.
- بارداری زمانی اتفاق می افتد که نطفه به دیواره رحم بچسبد و کاشت انجام شود. این عمل 6 تا 10 روز طول می کشد. اگر حامله باشید، در آزمایش خون مشخص خواهد شد (خونریزی پس از انتقال جنین ( IVF))
بعد از عمل IVF
پس از انتقال نطفه، می توانید فعالیت های روزمره خود را انجام دهید. با این حال، تخمدانها ممکن است هنوز بزرگ شوند. بهتر است از فعالیت شدید بپرهیزید. عوارض جانبی معمول عبارتند از:
- ترشحات مایع روشن یا خونریزی پس از عمل – با توجه به سواب دهانه رحم قبل از انتقال نطفه
- حساسیت پستان به علت سطوح استروژن بالا
- نفخ خفیف
- گرفتگی ملایم
- یبوست
اگر پس از انتقال جنین درد متوسط یا شدید داشتید، با پزشک خود مشورت کنید. او شما را برای عوارضی مانند عفونت، پیچیدن تخمدان (پیچش تخمدان) و سندرم هیپرزیمولاسیون شدید تخمدان بررسی خواهد کرد.
نتایج عمل آی وی اف :
حدود 12 روز تا دو هفته پس از بازیابی تخمک، پزشک نمونه ای از خون را برای تشخیص اینکه آیا شما حامله هستید، آزمایش می کند:
- اگر باردار باشید، پزشک شما را به متخصص زنان و زایمان یا سایر متخصصان بارداری معرفی خواهد کرد.
- اگر باردار نباشید، مصرف پروژسترون را متوقف خواهید کرد و احتمالا یک هفته بعد پریود می شوید. اگر پریودی نشوید یا خونریزی غیرعادی داشته باشید، باید به پزشک مراجعه کنید. اگر می خواهید یک بار دیگر لقاح زمایشگاهی (IVF) انجام دهید، پزشک ممکن است اقداماتی را که می توانید برای بهبود شانس ابتلا به بارداری از طریق IVF انجام دهید، پیشنهاد کند.
احتمال بارداری یک جنین سالم پس از استفاده از IVF بستگی به عوامل مختلف دارد از جمله:
1- سن مادر: هر چقدر مادر جوانتر باشد، احتمال بارداری و زایمان جنین سالم با استفاده از تخمک در طول IVF بیشتر می باشد. زنانی که سن 41 سال و بالاتر دارند اغلب توصیه می شود از تخمک های اهدا کننده در IVF برای افزایش شانس موفقیت استفاده کنند.
2- وضعیت نطفه: انتقال نطفه هایی که بیشتر رشد کرده اند احتمال بارداری را افزایش میدهد. البته تمام نطفه ها به خوبی رشد نمی کنند. با پزشک یا سایر متخصصان صحبت کنید.
3- سابقه باروری: در زنانی که قبلا باردار شده اند احتمال بارداری با استفاده از IVF بیشتر است. میزان موفقیت برای زنانی که قبلا IVF را چندین بار استفاده کرده اند، اما باردار نشده اند کمتر است.
4- علت ناباروری: داشتن تخمک نرمال، شانس بارداری با استفاده از IVF را افزایش می دهد. زنان مبتلا به آندومتریوز شدید کمتر از زنان مبتلا به ناباروری غیرقابل توصیف قادر به باردار شدن با IVF هستند.
5- عوامل شیوه زندگی: زنانی که سیگار می کشند معمولا تخمک های کمتری را در طول IVF بازیابی می کنند و ممکن است سقط داشته باشند. سیگار کشیدن می تواند احتمال موفقیت زن را با استفاده از IVF 50 درصد کاهش دهد. چاقی می تواند شانس بارداری و داشتن یک نوزاد را کاهش دهد. استفاده از الکل، داروهای تفریحی، کافئین بیش از حد و داروهای خاص نیز می تواند مضر باشد.
احتمال موفقیت IVF
میزان موفقیت درمانگاه های IVF بستگی به عوامل متعددی از قبیل تاریخ باروری، سن مادر، علت ناباروری و عوامل سبک زندگی است. در ایالات متحده، نرخ تولد برای هر دوره چرخه IVF تقریبا:
- 41-43٪ برای زنان زیر 35 سال
- 33-36٪ برای زنان بین 35 تا 37 سال
- 23-27٪ برای زنان بین 38 تا 40 سال
- 13-18٪ برای زنان بالای 40 سال
عوارض جانبی مرتبط با آی وی اف چیست؟
- حاملگی چندقلو، که خطر زایمان زودرس و کاهش وزن جنین را افزایش می دهد.
- سقط جنین (از دست دادن حاملگی)
- حاملگی خارج از رحم (زمانی که تخمک خارج از رحم وارد می شود)
- سندرم Hyperstimulation تخمدان، یک بیماری نادر که مایع زیادی در شکم و قفسه سینه جمع می شود.
- خونریزی، عفونت، یا آسیب به روده یا مثانه (نادر)
همانند بسیاری از روش های پزشکی، خطرات احتمالی وجود دارد.
- تهوع یا استفراغ
- کاهش فرکانس ادرار
- تنگی نفس
- سرگیجه
- درد شدید معده و نفخ
- افزایش وزن ده پوندی در عرض سه تا پنج روز
اگر هر کدام از این علائم بالا را تجربه کردید، بلافاصله با پزشک خود مشورت کنید.
سوالات متداول
تعداد انتقال جنین معمولا به تعداد تخمک های جمع آوری شده و سن مادر بستگی دارد. همانطور که میزان لانه گزینی با افزایش سن کاهش می یابد، تخمک های بیشتر بسته به سن، تخمک گذاری می شوند تا امکان لانه گزینی را افزایش دهند. با این حال، تعداد بیشتری از تخمک های منتقل شده، احتمال بارداری چندقلو را افزایش می دهد.
تعداد نطفه منتقل شده معمولا بر اساس سن و تعداد تخمک بازیابی شده می باشد. از آنجا که میزان لانه گزینی (چند روز بعد از لانه گزینی تست بارداری مثبت میشود) برای زنان مسن پایین تر است، معمولا بیشتر نطفه ها منتقل می شوند – به جز زنانی که از تخمک های اهدا کننده استفاده می کنند. اکثر پزشکان از دستورالعمل های خاص برای جلوگیری از حاملگی چندقلو بالاتر از سه قلو استفاده می کنند.
نطفه های اضافی می توانند چندین سال یخ زده و ذخیره شوند. همه جنین ها در فرآیند انجماد نجات نمی یابند اما اکثر آنها زنده می مانند. فریز کردن می تواند باعث شود چرخه های آینده IVF ارزان تر و کمتر تهاجمی باشد. با این حال، میزان تولد نطفه های یخ زده کمی کمتر از نطفه های تازه است. ممکن است بخواهید نطفه های یخ زده استفاده نشده را به یک زن و شوهر دیگر یا یک مرکز تحقیقاتی بفروشید. همچنین می توانید نطفه های استفاده نشده را از بین ببرید.
گر بیش از یک نطفه به رحم منتقل شود، ای وی اف می تواند منجر به حاملگی چندقلو شود – که برای شما و نوزادان شما خطرناک است.
شواهدی مبنی بر تخریب تخمدان به دنبال لاپاروسکپی یا خارج کردن تخمک از تخمدان همراه با سونوگرافی در دست نیست. در عوض گزارشهایی نشان داده است، که به دنبال بیوپسی تخمدان، در زوجهایی که مدت طولانی نازا بودهاند، حاملگی رخ داده است.
نه، بهطور معمول. اما جراح باید بتواند برای ورود سوزن در محل مناسب برای خروج تخمک، بهوسیله سونوگرافی یا روشهای جراحی، فولیکول را ببیند.
در این صورت امکان خارج کردن تخمک از تخمدان وجود نخواهد داشت و به همین علت است که در طول دوره آی.وی.اف تیم پزشکی با بررسی سطح خونی هورمونها، به طور دقیق از تخمک گذاری زودرس جلوگیری میکنند.
بله، معمولا بهدلیل زخمی که در نتیجه سوراخ کردن دیواره مهبل توسط سوزنی که فولیکول را خارج میکند، ایجاد میشود؛ لکهبینی بعد از خروج تخمک رخ میدهد. لکهبینی بهصورت خون روشن از مهبل ۴۲تا ۸۴ ساعت پس از خروج تخمک رخ میدهد. اگر خونریزی به حدی باشد که بتواند نوار بهداشتی را آغشته به خون کند، باید فورا به پزشک مراجعه شود.
این امر به شخص بستگی دارد. اولین دلیل برای به تاخیر انداختن آن، ارائه فرصتی به بیمار برای بازگشت دوره ماهانه طبیعی است که حدود ۲ تا ۳ دوره ماهانه طول میکشد.
تعداد مشخص و محدودیت خاصی وجود ندارد. این مسئله به تصمیم زوج و پزشک آنها بستگی دارد.
پیشنهاد ما این است که مرد حداقل ۸۴ ساعت قبل از زمان خارج کردن سلولهای، جنسی از انزال خودداری کند (اما نه بیش از ۵ تا ۶ روز)! این احتیاط سبب میشود که نمونه مایع منی گرفته شده برایآی.وی.اف، بیشترین تعداد اسپرم سالم و متحرک را داشته باشد.
با وجود اینکه زمان پرهیز از مقاربت جنسی برای پیشگیری از تخریب سلول جنینی تعیین نشده اغلب پزشکان حداقل ۲ تا ۳ هفته پرهیز از مقاربت را پیشنهاد میکنند. از نظر تئوریک، انقباضات رحم که به دنبال اوج لذت جنسی (ارگاسم) رخ میدهد، میتواند برای مراحل اول لانهگزینی جنین در رحم مزاحمت ایجاد کند. با این وجود نزدیکی در شب قبل از انتقال جنین توصیه میشود چرا که بعضی پزشکان معتقدند اینکار شانس حاملگی را افزایش میدهد.
ر ۲ هفتهای که بعد از انتقال جنین، مادر در انتظار رسیدن وقت تثبیت حاملگی است، لکهبینی میتواند به چند معنی باشد: اول اینکه جنین لانهگزینی کرده است. دوم اینکه یکی از جنینها لانهگزینی کرده در حالیکه دیگری جدا شده است. سوم اینکه زمان خونریزی ماهانه رسیده و مادر حامله نیست. همیشه و در هر سه حالت در هنگام لکهبینی باید به پزشک اطلاع داد. حتی زمانیکه لکهبینی شدید است، لازم است تست حاملگی انجام شود.
حاملگی با هیچگونه علامت خاصی از جمله تهوع، علایم مشابه عادت ماهانه و… ثابت نمیشود. بلکه باید تست حاملگی انجام گیرد. تست خون حدود ۳۱ روز بعد از آسپیراسیون و انتقال جنین و سونوگرافی ۰۳ تا ۰۴ روز بعد از آسپراسیون، حاملگی را اثبات میکند.
بله، ۵۲ درصد حاملگیها بهدنبالآی.وی.اف دوقلو هستند (بهطور طبیعی در جامعه این مقدار یک هشتادم است) در مورد سهقلوها احتمال ۲تا۳درصد است.
توصیه می شود حدود ۴۲ ساعت بعد از انتقال جنین به رحم، زن کاملا بیحرکت باقی بماند. از ورزشهای شدید مانند دویدن، اسب سواری و شناو … تا زمان تثبیت حاملگی باید خودداری کرد. اما انجام سایر فعالیتهای روزانه منعی ندارد.




























نظرات کاربران